ARTRITE REUMATOIDE E CUTE
Dott. Luciano Schiazza
Specialista in Dermatologia e Venereologia
Specialista in Leprologia e Dermatologia Tropicale
c/o InMedica - Centro Medico Polispecialistico
Largo XII Ottobre 62
16121 Genova
cell 335.655.97.70 - studio 010 5701818
www.lucianoschiazza.it
L’Artrite reumatoide (AR) è una malattia infiammatoria sistemica cronica (tende cioè a persistere nel tempo), progressiva e invalidante, con manifestazioni articolari e extra articolari (cute, occhi, vasi sanguigni, nervi, polmoni, ecc.).
La possiamo definire:
-
una poliartrite (coinvolge più articolazioni),
-
a distribuzione simmetrica (coinvolge le articolazioni in maniera bilaterale),
-
ad andamento centripeto (sono coinvolte prima le piccole articolazioni delle mani e dei piedi e successivamente le altre articolazioni più prossimali degli arti),
-
a carattere aggiuntivo (il coinvolgimento progressivo di nuove articolazioni avviene senza la risoluzione del processo morboso nelle sedi precedentemente interessate).
Colpisce la membrana sinoviale delle cosiddette articolazioni diartrodiali con distruzione delle cartilagini e delle ossa. Le articolazioni interessate sono quelle delle mani e dei piedi (interfalangea prossimale, metacarpofalangea, metatarsofalangea), dei polsi, delle caviglie, delle spalle, delle anche e la colonna vertebrale (prime tre vertebre).
Quali sono le articolazioni diartrodiali o diartrosi. Sono quelle provviste di membrana sinoviale.
Sono costituite da due superfici articolari, entrambe rivestite da uno strato di cartilagine, racchiuse entro una cavità, la cavità sinoviale, delimitata da una sottile lamina detta membrana sinoviale, contenente un liquido filante, il liquido o fluido sinoviale, il quale umetta e lubrifica le superfici articolari e nutre le cartilagini.
All’esterno della membrana sinoviale troviamo la capsula articolare.
L’AR interessa l’1% della popolazione generale ed in particolare le donne, in un rapporto di 3:1 con il maschio. Esordisce in genere tra i 25 e 50 anni, ma vi sono casi che iniziano prima dei 16 anni o in età avanzata. E’ diffusa in tutto il mondo, senza distinzione di razza.
La causa della malattia è sconosciuta ma si ritiene che sia da ricondursi ad una predisposizione genetica (riferendosi agli antigeni del complesso maggiore di istocompatibilità, HLA DR1 e DR4) sulla quale agirebbe, come fattore scatenante, un innesco esterno ambientale multifattoriale (batteri, virus, ecc.) il quale, attraverso una alterazione del sistema immunitario (autoimmunità), indurrebbe una infiammazione nelle strutture articolari ed eventualmente in altri organi.
Con autoimmunità si intende quella condizione nella quale gli anticorpi (i soldati che difendono il proprio organismo dalle aggressioni di sostanze estranee quali batteri e virus) impazziscono e si comportano in maniera sbagliata: in particolare, nella AR, non riconoscerebbero la membrana sinoviale come propria, come facente parte dell’organismo e la aggredirebbero, attraverso una complessità di cellule (soprattutto linfociti T) e sostanze infiammatorie (citochine IL-1, TFN o Tumor Necrosis Factor e altre).
Conseguenza di questo attacco vi sarebbe un ispessimento della membrana sinoviale, il cosiddetto”panno sinoviale”. La membrana sinoviale normalmente è costituita da 2-3 strati di cellule, che diventano 7 o più nel corso della malattia. Il panno è un tessuto di granulazione che cresce, quasi come un tessuto tumorale, nel cavo articolare e invade la cartilagine articolare, l’osso subcondrale e i tendini: ciò accentua ulteriormente l’infiammazione e la sintomatologia clinica. Aumenta anche la produzione di liquido sinoviale con conseguente tumefazione (gonfiore) dell’articolazione.
Inizialmente i sintomi possono essere lievi, rendendo difficile la diagnosi. L’esordio infatti in moltissimi casi é graduale e insidioso. Occorre sempre una valutazione complessiva del paziente, della sua storia clinica, di tutti i disturbi lamentati, di un esame obiettivo accurato oltre ad esami bioumorali e strumentali.
Comunque i sintomi e il decorso della malattia variano da persona a persona e spesso cambiano, nello stesso paziente, di giorno in giorno e spesso sono simili a quelli di altre artriti o malattie articolari. Inoltre la varietà dei sintomi si sviluppa gradualmente nel tempo e solo pochi di essi sono presenti già nelle prime fasi di malattia.
Al fine di facilitare la diagnosi sono stati elaborati 7 criteri: la presenza di 4 di essi confermerebbe la diagnosi, purché i primi quattro siano presenti da almeno 6 settimane:
-
Rigidità mattutina (rigidità articolare della durata di almeno 1 ora)
-
Artrite di almeno 3 aree articolari (tumefazione dei tessuti molli periarticolari o versamento osservati dal medico. Le aree articolari da prendere in considerazione sono 7x2: articolazioni interfalangee prossimali, metacarpo-falangee, polsi, gomiti, ginocchia, caviglie, metatarso-falangee rispettivamente destre e sinistre).
-
Artrite delle articolazioni della mano (almeno una articolazione tumefatta considerando polsi, metacarpo-falangee, interfalangee prossimali).
-
Artrite simmetrica (interessamento simultaneo delle stesse aree articolari da entrambi i lati; nel caso di metacarpo-falangee, interfalangee prossimali e metatarso-falangee è accettabile l’interessamento bilaterale anche senza assoluta simmetria).
-
Noduli reumatoidi (noduli sottocutanei sulle prominenze ossee o sulle superfici estensorie o periarticolari, sservati dal medico).
-
Fattore reumatoide presente nel siero.
-
Alterazioni radiografiche tipiche (a carattere erosivo e decalcificazione ossea a carico delle articolazioni dei polsi e mani sulla lastra in proiezione postero-anteriore).
La storia clinica soggettiva del paziente include:
-
malessere generale
-
debolezza e facile stancabilità (astenia), a causa della riduzione della forza nell’eseguire i movimenti articlari
-
febbre di natura non determinata
-
perdita di peso
-
dolori muscolari (mialgie)
-
tendiniti
-
borsiti.
Segni fisici:
-
interessamento poliarticolare, simmetrico (tipicamente interfalangea prossimale o metacarpofalagea),
-
risparmio delle articolazioni interfalangee distali,
-
dolore delle articolazioni infiammate che appaiono
-
tumefatte (tumor), causata dal versamento articolare, dall’ipertrofia-iperplasia della membrana sinoviale, dall’edema dei tessuti molli periarticolari. Si apprezza più facilmente sulla superficie estensoria dell’articolazione.
-
(rubor) della cute che sovrasta l’articolazione, a causa della vasodilatazione determinata dall’infiammazione.
-
calde (calor), per l’aumento della temperatura della cute conseguente all’aumento del flusso sanguigno dei piccoli vasi
-
gonfiee tumefatte per l’edema
-
limitate nella funzionalità (functio laesa) a seguito dell’infiammazione della membrana sinoviale (sinovite), del versamento articolare e della contrattura muscolare che si instaura come meccanismo di difesa verso il dolore che viene avvertito nel movimento dell’articolazione lesa.
-
rigide, spesso e in maniera caratteristica, soprattutto dopo lunga inattività e al mattino (perché durante la notte i tessuti infiammati si imbibiscono) e per almeno 1 ora (ma può persistere per 2-3 ore).
Riguardo agli esami bioumorali si riscontra:
-
anemia, moderata caratterizzata da un aumento della ferritina e diminuzione della sideremia e transferrina. L’anemia, l’aumento della ferritina e la trombocitosi (aumento di alcuni globuli bianchi) sono indicatori aspecifici di infiammazione e si ritrovano anche in altre patologie croniche
-
VES aumentata,
-
PCR aumentata,
-
α2globuline aumentate,
-
Fattore reumatoide (FR) presente (in almeno il 75% dei casi). Occorre sottolineare che il FR non è specifico dell’AR perché è presente in altre malattie di tipo reumatologico (Sindrome di Sjogren, LES, Sclerodermia) e non (leucemia, linfomi, Tbc, malattia di Lyme, epatiti croniche, sarcoidosi).
-
Anticorpi anti citrullina (CCP) presenti. Questo esame ha una elevatissima specificità e sensibilità diagnostica che permette di differenziare la AR da altre artriti infiammatorie. La positività dell’esame combinato un FR positive hanno una specificità diagnostic del 96%. Gli anticorpi anti-CCP possono essere presenti nel siero dei pazienti anni prima delle manifestazioni cliniche dell’AR. Inoltre la loro presenza è un indicatore prognostico sfavorevole poichè sono legati alle forme più aggressive di AR, peraltro più refrattarie alla terapia.
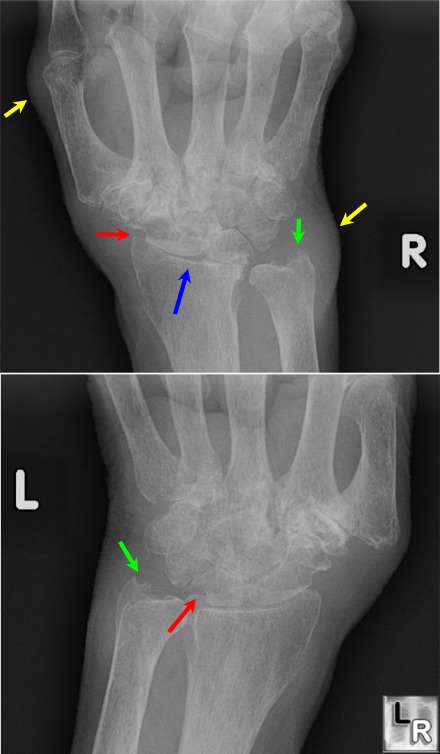
Esami strumentali:
L’esame radiologico è il più importante, anche se nelle fasi iniziali non permette di evidenziare alterazioni specifiche, ma solo alterazioni comuni ad altre artriti, come la tumefazione delle parti molle periarticolari e l’osteoporosi iuxtaarticolare.
E nella progressione della AR che il quadro assume connotati specifici. Infatti compaiono:
le erosioni articolari, dapprima in sede marginale, in quella zona meno protetta dell’insulto infiammatorio e cioè a livello delle aree nude (bare areas) comprese tra l’inserzione capsulare e la cartilagine articolare.
In seguito compaiono a livello dei capi articolari, con distruzioni che ne alterano il profilo.
Si osserva poi una riduzione uniforme e non limitata (come nell’osteoartrosi) dell’interlinea articolare, causata dalla riduzione di spessore della cartilagine articolare.
Nelle forme più avanzate si osserverà una significativa osteoporosi diffusa ed erosioni sempre più gravi che portano alla formazione di pseudo geodi, sublussazioni e lussazioni articolari.
Ecografia. E’ molto utile per valutare le lesioni para articolari (tenosinoviti, borsiti, cisti poplitee).
Trattamento Gli scopi della terapia dell’AR sono:
-
alleviare il dolore,
-
ridurre il processo infiammatorio,
-
rallentare o bloccare il danno alle articolazioni,
-
migliorare il senso di benessere, senza limitare le funzioni vitali del paziente.
Si baserà quindi su di un intervento articolato (sempre ed esclusivamente sotto stretto controllo medico):
-
terapia farmacologica. Ha lo scopo di controllare l’infiammazione della membrana sinoviale, ridurne i sintomi, favorendo la remissione, la quale per non è mai completa.
-
sintomatica. Ha lo scopo di alleviare il dolore e ridurre l’infiammazione. Si utilizzano i FANS (Farmaci antinfiammatori non steroidei), farmaci steroidei.
-
di fondo. Cosiddetta DMARDs, cioè disease-modifying anti-rheumatic drugs. Comprende due tipi di farmaci che possono ridurre l’aggressività della malattia e favorirne una remissione. Il primo gruppo comprende i sali d’oro, l’idrossiclorochina, l’azatioprina, il methotrexate (MTX), la ciclosporina A, la leflunomide, la sulfasalazina. Nel secondo gruppo i farmaci biologici (infliximab, etarnecet, adalimumab, anakinra, rituximab, abatacept) che sono riservati a pazienti che non hanno tratto benefici da altri tipi di farmaci. Come monoterapia di fondo viene utilizzato il MTX a basse dosi, per la sua riconosciuta relativa sicurezza ed efficacia. Utilizzata anche la combinazione di più farmaci.
-
-
Corretto stile di vita. Occorre distribuire correttamente il riposo e l’attività fisica, in relazione alle fasi della malattia, sapendo che il riposo contribuisce a limitare l’infiammazione e il dolore, purché sia breve e non fatto di lunghi riposo a letto.
-
Attività fisica. Con esercizio fisico si intendono movimento ritmico, ginnastica passiva in acqua, ginnastica posturale, stretching. Serve a mantenere tonici i muscoli, mobili e flessibili le articolazioni. L’attività fisica inoltre può favorire il riposo notturno, una buona funzionalità cardiocircolatoria, nel contempo aiutando a controllare o a ridurre il peso, in caso di qualche chilo di troppo. Ovviamente non deve essere intrapresa di propria iniziativa, ad evitare un eccesso di carico sulle articolazioni.
-
Dieta. E’ raccomandata la dieta mediterranea, povera di grassi animali e ricca di vitamine e fibre. Sconsigliati gli alcolici.
-
Riabilitazione e mantenimento della funzione articolare. Sono fondamentali per il malato che ha perso o nettamente ridotto la propria autonomia. Recuperare la capacità articolare, il tono e il trofismo muscolare sono aspetti importanti per riqualificare la vita del paziente. Ricordiamo l’elettroterapia antalgica, la chinesiterapia, l’economia articolare. Quest’ultima comprende con la quale si intendono
-
Terapia chirurgica. Col procedere del tempo la funzionalità articolare può risultare compromessa e la sintomatologia dolorosa diventare talmente importante da non risentire in maniera utile dell’intervento farmacologico, unitamente all’instaurarsi di significative deformità. In questo caso subentra la terapia chirurgica, con lo scopo di prevenire le lesioni e le deformità articolari, eliminare il dolore, sostituire le articolazioni compromesse o, dove non possibile, immobilizzarle per evitare il dolore. Si utilizzerà la sinoviectomia, quando il panno sinoviale è particolarmente ispessito, l’osteotomia per correggere eventuali deformità ossee (es. resezione delle teste metatarsali), l’artrodesi (blocco dell’articolazione, con perdita completa della mobilità articolare, solitamente impiegata per le piccole articolazioni, mentre per le grosse articolazioni è considerata come l’ultima possibilità di trattamento) e artroprotesi (sostituzione dell’articolazione con una protesi), sempre preferibile all’artrodesi, ma con i limiti di una durata non illimitata della protesi e della giovane età dei pazienti, se confrontata a quella di coloro che affrontano lo stesso intervento per osteoartrosi.
Come abbiamo accennato all’inizio la AR può rivelarsi una malattia diffusa sistemica, che oltre alle articolazioni può quindi interessare vari organi. Li ricordiamo:
-
Cuore (cardite e pericardite)
-
Polmoni (pleurite, noduli intrapolmonari, fibrosi interstiziale),
-
Fegato (epatite),.
-
Occhi (sclerite, episclerite, secchezza)
-
Vasi sanguigni (vasculite)
Un discorso a parte merita l’interessamento cutaneo nell’AR. Infatti nel corso della malattia possiamo osservare
-
manifestazioni cutanee a carattere generale non specifiche.
-
manifestazioni cutanee specifiche.
Manifestazioni cutanee a carattere generale non specifiche:
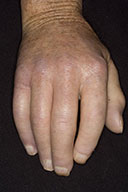
Tra le prime ricordiamo un assottigliamento della pelle (atrofia) che determina maggiore fragilità e tendenza all’ecchimosi. Sopra le dita la cute appare pallida o anche traslucida. Il rigonfiamento dell’articolazione interfalangea prossimale associata all’atrofia cutanea ricorda molto le dita dei pazienti affetti da sclerodermia (sclerodattilia).
Inoltre è possibile osservare un eritema palmare e l’estremità delle dita talvolta assume un colorito bluastro come nel Raynaud.
Le unghie possono presentare delle solcature longitudinali (onychorrhexis), onicolisi, lunula rossa ed anche eritema periungueale e pterygium inversum.
Manifestazioni cutanee specifiche sono invece:
-
Noduli reumatoidi classici
-
Nodulosi reumatoide a rapido sviluppo
-
Nodulosi reumatoide
-
Vasculite reumatoide
-
Sindrome di Felty
-
Pyoderma gangrenosum
-
Dermatite interstiziale granulomatosa
Noduli reumatoidi classici:
Sono la più comune manifestazione extra articolare della AR, presenti in circa il 25% dei pazienti, soprattutto di sesso maschile. E’ stato osservato come il 90% dei pazienti con manifestazioni nodulari abbiano il FR positivo e che la frequenza dei noduli sia direttamente collegata al titolo del FR e non in relazione alla gravità e alla progressione della malattia. Inoltre che coloro con aplotipo HLA DR4 hanno più probabilità di averli rispetto agli altri aplotipi.
Comunemente i noduli compaiono tardi nel corso della malattia. Hanno il colore della cute circostante, possono essere singoli o multipli, hanno dimensioni variabili da pochi mm. ad alcuni centimetri. Sono tendenzialmente situati profondamente nel tessuto sottocutaneo e aderenti alle strutture sottostanti (es.periostio, tendini, ecc.), ma ve ne sono altri più superficiali e mobili.
Di consistenza dura, asintomatici a meno di non trovarsi in sedi sottoposte a traumatismo (es. reg. palmare o plantare).
Si localizzano di solito in zone sottoposte a lievi, ripetitive irritazioni quali:
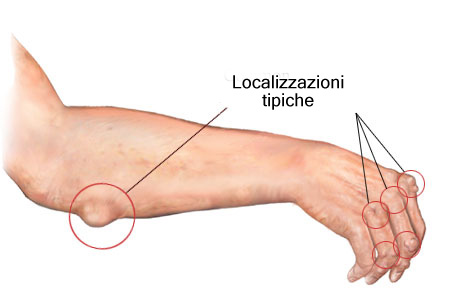
-
la superficie estensoria dell’avambraccio
-
le dita delle mani,
-
la regione occipitale,
-
il dorso,
-
le eminenze sacrali,
-
i tendini di Achille,
-
i padiglioni auricolari.
Nei pazienti allettati o costretti su di una poltrona compaiono sulle natiche e nella regione lombosacrale.
Noduli possono presentarsi anche negli organi interni come i polmoni, la pleura, il pericardio, i tendini, la membrana sinoviale, le corde vocali, il peritoneo, la dura madre, le sclere, il naso, le orecchie, il cuore. Sulla loro origine sono state formulate varie teorie, ma nessuna conclusiva. Queste lesioni sono di natura benigna ma possono complicarsi con infezioni, ulcerazioni ed anche gangrena.
Noduli della membrana sinoviale possono creare un tragitto fistoloso sino alla cute sovrastante: è il cosiddetto reumatismo fistoloso che richiede una ampia rimozione della membrana sinoviale. I noduli reumatoidi, se asintomatici, non necessitano di alcun trattamento, evitando manovre di drenaggio, escissione o iniezioni intralesionali di cortisone, per l’alto rischio di infezione o di ricorrenza.
L’escissione chirurgica è contemplata in caso di nodulo ulcerato, infetto oppure se comprime un nervo o limita il movimento di una articolazione. Il rischio di complicazione postoperatoria è sempre presente sotto forma di tessuto di granulazione nella zona postoperatoria, con la necessità di dover intervenire con un innesto cutaneo. I noduli reumatoidi vanno distinti dai noduli dell’artrite gottosa cronica e, quando il loro colore è giallastro, dagli xantomi tendinei e dai tofi gottosi.
Nodulosi reumatoide
E’ una variante benigna dell’AR, che solitamente interessa maschi anziani senza deformità o sintomi articolari. La nodulosi reumatoide si manifesta con:
-
noduli sottocutanei multipli simili nella loro struttura istologica ai noduli reumatoidi,
-
alto titolo del FR,
-
cisti ossee visualizzabili con l’esame radiologico.
-
assenza o scarse manifestazioni sistemiche o articolari attive
Nodulosi reumatoide a rapido sviluppo (accelerate rheumatoid nodulosis):
Denominata anche MIAN (Methotrexate-induced accelerated nodulosis), rappresenta un effetto collaterale della terapia dell’AR. E’ caratterizzata dallo sviluppo in un corto intervallo di tempo alle mani (e soprattutto in corrispondenza delle articolazioni metacarpofalangee e interfalangee prossimali), in soggetti preferibilmente di sesso maschile, di un gran numero di noduli, non presentireumatoidi prima del trattamento. Non vi è relazione con la presenza o meno del FR. La MIAN tende a scomparire all’interruzione della terapia, per ricomparire nel caso venga nuovamente intrapresa. Oltre al methotrexate, anche l’etanercet, l’infliximab, la leflunomide hanno determinato tale quale clinico.
Dermatite interstiziale granulomatosa:
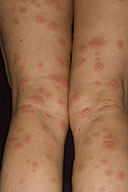
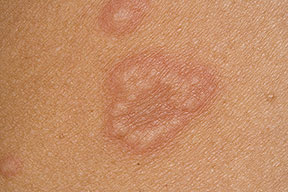
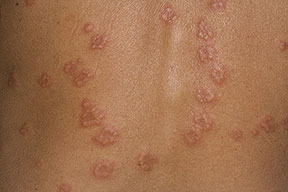
Più spesso in donne di mezza età, può precedere od essere contemporanea successiva all’artrite. Si localizza solitamente alle ascelle, al tronco, agli arti inferiori sotto forma di lesioni papulose, nodulari o in placche, di coloritodall’eritematoso al violaceo, disposte spesso in formazioni lineari (“rope sign”, “segno della corda”).
L’evoluzione di tale manifestazione alterna remissioni e recidive. I cortisonici e i FANS possono risolvere il problema, anche se tende a ripresentarsi interrompendoli.
La dermatite interstiziale granulomatosa è una manifestazione cutanea presente non solo nell’AR ma anche in altre patologie sistemiche su base autoimmune (es. LES, tiroidite autoimune, sindromi linfoproliferative).
L’aspetto delle lesioni ricorda altre malattie che debbono essere prese in considerazione nella diagnostica differenzial.
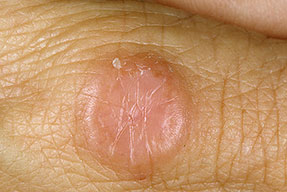
Il granuloma anulare. Si tratta di placche cutanee singole o multiple di dimensioni variabili, ben delimitate da un bordo più rilevato rispetto alla parte centrale, formato da numerose piccole papule cupoliformi. Il colore può essere quello della cute oppure roseo oppure violaceo. Possono localizzarsi in varie sedi ma soprattutto alle mani, ai piedi, alle caviglie, alle orecchie.
La sindrome di Blau artrite simmetrica sieronegativa, ad esordio pediatrico caratterizzata da una eruzione cutanea di elementi papulo-nodulari e disturbi oculari
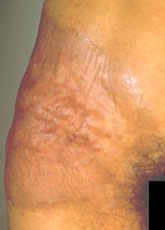
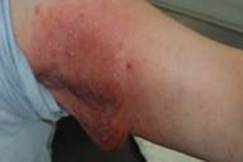
La granulomatous slack skin (GSS), rara forma di linfoma T, caratterizzata da aree circoscritte di cute arrossata a tendenza pendula, soprattutto alle ascelle e all’inguine. Le lesioni col tempo diventano atrofiche (per la scomparsa delle fibre elastiche del derma) di colorito marrone scuro.
La reazione interstiziale granulomatosa da farmaci (più frequentemente quelli per curare l’ipertensione e ridurre i lipidi -grassi- nel sangue). In questo caso l’esame istologico è differente rispetto alla forma collegata all’AR.
Sindrome di Felty:
Si tratta di una variante dell’AR, caratterizzata da tre elementi :
-
artrite reumatoide (presente da più di 10 anni, con tipiche deformità articolari, spesso asintomatica nelle fasi iniziali della sindrome)
-
ingrossamento della milza (splenomegalia), benché talora non palpabile,
-
diminuzione dei globuli bianchi (leucopenia/neutropenia) all’emocromo.
Inoltre:
-
è più frequente nei bianchi
-
prevale nel sesso femminile (F/M 3:1),
-
compare più precocemente negli uomini rispetto alle donne,
-
è frequentemente associata con l’HLA-DR4
-
è presente un alto titolo del Fattore Reumatoide (98% dei casi)
-
la VES è elevata,
-
si manifesta in età compresa tra i 50 e 70 anni,
-
sono presenti con maggior frequenza manifestazioni extra articolari (es. noduli reumatoidi, pleuriti, neuropatia periferica, episcleriti, linfadenopatia, segni di vasculiti quali mononeuriti multiplex, ulcere cutanee, porpora palpabile e pigmentazione marrone agli arti inferiori),
-
I pazienti affetti da tale sindrome possono presentare maggiore predisposizione alle infezioni cutanee e respiratorie,
-
vi può essere perdita di peso.
Quindi fattori di rischio sono:
-
FR valore elevato,
-
AR attiva da più di 10 anni,
-
manifestazioni articolari erosive,
-
HLA-DR4 positivo,
-
manifestazioni extra articolari.
Vasculite reumatoide:
E’ una rara complicazione dell’AR, che può interessare la cute e vari organi, potenzialmente pericolosa per la vita se non opportunamente trattata.
Si manifesta in pazienti con
-
AR sieropositiva per il FR (rara in soggetti sieronegativi),
-
AR di lunga durata (di solito 10-14 anni),
-
nodulosi reumatica.
Fattori associati allo sviluppo delle VR
-
Alto titolo FR
-
Erosioni articolari,
-
presenza di altre manifestazioni extra articolari,
-
noduli reumatoidi,
-
sesso maschile,
-
terapia con numero crescente di MD,
-
precedente trattamento con d-penicillamina o azatioprina.
Le manifestazioni cutanee più frequenti della VR sono:
-
ulcere cutanee,
-
petecchie o porpora,
-
infarti periungueali,
-
gangrena,
-
eritema maculo-papuloso o nodulare,
-
bolle emorragiche,
-
livedo reticularis,
-
eritema elevatum diutinum,
-
atrofia bianca.
Le ulcere, localizzate al malleolo laterale o in regione pretibiale, insorgono in maniera acute e sono dolorose. Più piccole e di più recente comparsa sono, maggiori sono le possibilità di guarigione.ì Non sono frequenti manifestazioni vasculitiche sistemiche. Per porre diagnosi di vasculite reumatoide debbono essere presenti, oltre all’AR, uno o più delle seguenti patologie:
-
mononeuriti multiplex,
-
neuropatia acuta periferica,
-
gangrena periferica,
-
aspetto istologico di vasculite necrotizzante acuta con sintomi di malattia sistemica e ulcere cutanee profonde o malattia attiva extra articolare (es. pleurite, pericardite, sclerite) se associata con tipici infarti peridigitali o biopsia indicativa di vasculite.
L’interessamento dei piccoli vasi si manifesta con infarti periungueali, petecchie o porpora localizzate, emorragie a scheggia, neuropatia periferica. Caratteristiche anche le lesioni di Bywaters. Si tratta di piccole lesioni di colorito dal marrone al purpureo, non dolenti, spresenti ulla piega ungueale, sul margine ungueale o sul polpastrello.
Sono transitorie e spesso sfuggono al’osservazione. Sono le lesioni più caratteristiche della VR. Agli arti inferiore è possibile osservare porpora o orticaria vasculitica. I primi segni sono rappresentati da piccoli infarti cutanei attorno alle unghie. Altri aspetti sono porpora palpabile, ulcere delle gambe.
La vasculite reumatoide si manifesta in soggetti con FR positive, AR grave e di vecchia data. Più frequente nella sindrome di Felty. La vasculite reumatoide può interessare , oltre ai vasi cutanei, l’arteria mesenterica, le coronarie ed I vasi cerebrali. Indagini di laboratorio indicati in tale evenienza sono:
-
Ves (elevata),
-
FR (titolo elevato),
-
ac. pANCA (positivi),
-
crioglobuline (presenti nel siero),
-
complementemia (ridotta),
-
immunocomplessi circolanti (ICC) presenti.
Pioderma gangrenoso:
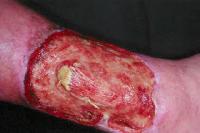
Clinicamente inizia con un’area di colorito rossastro o violaceo, spesso (80% dei casi) sulla parte inferiore delle gambe e dei piedi (specialmente in sedi di pregresso trauma- cosiddetta patergia), che rapidamente si trasforma in un’ulcera necrotica purulenta con un bordo edematoso e un alone periferico violaceo scuro.
Tende a manifestarsi con più lesioni, del diametro inferiore ai 10 cm. Tali ulcere tendono a persistere per mesi o anni, lasciando poi una cicatrice cribriforme.
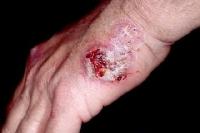
Questa è la forma classica, più comune (fig.1). Esiste anche una forma atipica (fig.2) che tende a manifestarsi sulla superficie dorsale delle mani, sulla superficie estensoria dell’avambraccio oppure sul viso, caratterizzata da un aspetto vescico-pustoloso sui bordi e aspetto erosivo o superficialmente ulcerativo.
Fig 1 Fig 2
Artrite reumatoide giovanile:
Detta anche artrite cronica giovanile, è la forma reumatica più frequente nei bambini. Criteri diagnostici sono:
-
età di comparsa inferiore ai 16 anni,
-
durata della malattia superiore alle 6 settimane,
-
artrite in almeno 1 articolazione,
-
esclusione di altre forme di artrite giovanile (es. infezioni, connettiviti, malattia infiammatoria intestinale).
L’artrite reumatoide giovanile si può dividere in tre sottotipi, in relazione ai sintomi articolari, alla modalità di esordio, all’interessamento sistemico nei primi 6 mesi di malattia:
-
pauciarticolare, quando sono interessate da 1 a 4 articolazioni
-
poliarticolare, quando sono interessate 5 o più articolazioni (molto simile all’adulto),
-
sistemica (conosciuta anche come malattia di Still), è un’artrite accompagnata da febbre. All’artrite si associa una eruzione cutanea maculare rosata transitoria che tende a manifestarsi in coincidenza con i picchi febbrili quotidiani, adenopatia generalizzata, ingrossamento del fegato o della milza.
In questo caso dovranno essere prese in considerazioni altre patologie simili come:
-
gli esantemi virali,
-
le eruzioni da farmaci,
-
il LES acuto,
-
l’eritema marginatum reumaticum,manifestazione cutanea (assieme a noduli reumatici) della febbre reumatica, espressione delle risposta immune all’infezione da streptococco del gruppo A.In questo caso la manifestazione cutanea non è associato alla febbre.
Come criterio generale ogni bambino che presenti una eruzione cutanea con dolori articolari (artralgie) e febbre di origine sconosciuta, dovrebbe essere valutato per una possibile artrite reumatoide giovanile.
